<2025年2月27日更新>
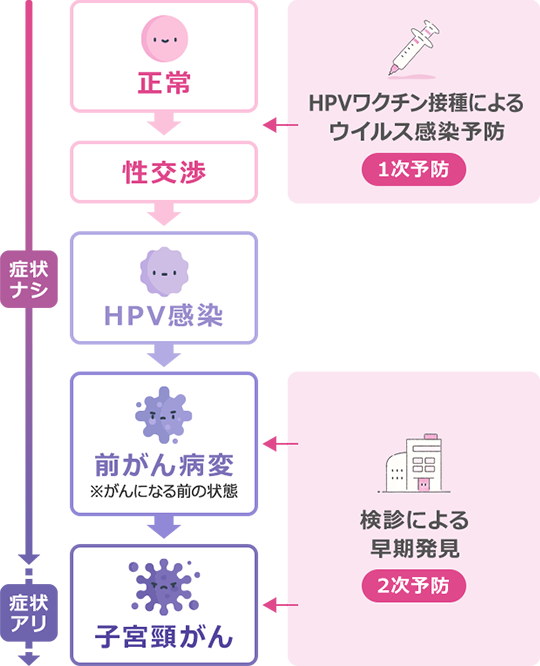
HPV感染
性交渉のパートナーが多いと、HPVの感染機会が増えるため、子宮頸がんにかかるリスクが上がることが知られています。 ※
ただ、経験人数が少なければHPVに感染しないというわけではなく、一度でも性交渉の経験がある時点で誰にでもHPV感染の可能性があるということは理解しておきましょう。
※Cohen PA, et al. Lancet. 2019; 393: 169-182.
絶対に子宮頸がんにかかるわけではありません。
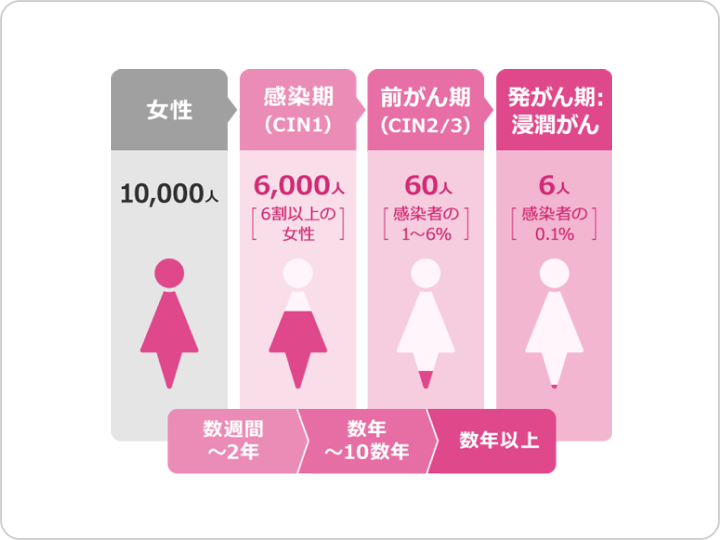
HPVに感染した女性のうち約90%はウイルスが自然に検出されなくなりますが、ウイルスが持続的に感染した場合には、子宮頸がんへ進行する人も出てきます。
子宮頸がんは、性交渉の経験がある女性であれば誰でもなる可能性がある病気です。
一度でも性交渉の経験があれば、誰でもHPV感染の可能性があります。また一部の人は何度もHPVへ感染を繰り返します。
子宮頸がんの原因 >
HPVは主に性交渉時の性器接触で感染します。性器の皮膚部分どうしの接触でも感染することがあります。
子宮頸部(子宮の入り口)以外にも感染します。HPVは、外陰部・腟・肛門・口の中・喉の奥の粘膜など、子宮頸部以外の部分にも感染し、病気を引き起こすことがあると言われています。
男女問わず感染します。
女性特有の器官(子宮頸部や腟、外陰部)だけでなく、口腔内や肛門にも感染するため、肛門がんや尖圭(せんけい)コンジローマ(性器や肛門のまわりにできるイボの病気)の原因にもなります。
また、生涯でHPVに感染する割合は女性は84.6%ですが、男性は91.3%もの方が感染するという、海外のデータもあります。
参考:Chesson HW et al. Sex Transm Dis. 2014; 41: 660-664.
子宮頸がんの予防
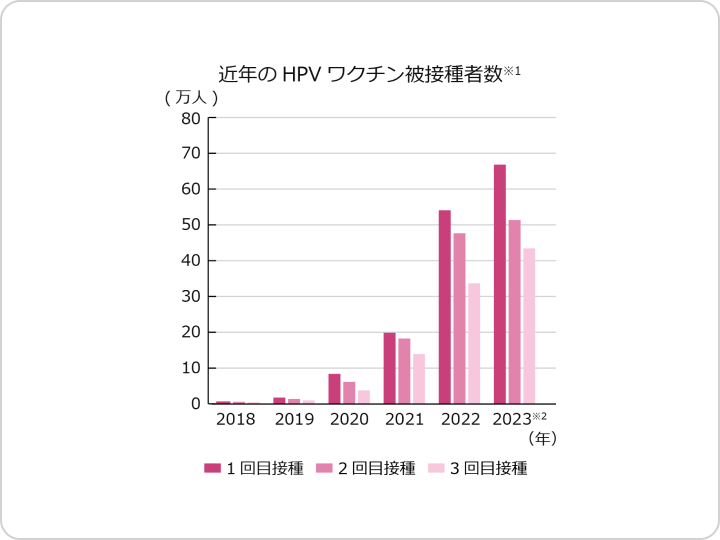
厚生労働省が公開している資料によると、2022年4月から2023年3月までの1年間にHPVワクチンの3回目接種を完了された方は31万人以上いることがわかっています。※1
また、定期的な受診が推奨される子宮頸がん検診については、2022年の時点で過去2年間のうちに検診を受けた方はおよそ1400万人であることが報告されています。※2
※1 第94回厚生科学審議会予防接種・ワクチン分科会副反応検討部会(速報値のため正式な報告件数は変わる可能性があります)
※2 2022(令和4)年国民生活基礎調査
HPVワクチン接種
■ HPVワクチンについて
ワクチンの接種と関係ないとは言い切れない変化を「副反応」といいます。
HPVワクチンを接種した後に、熱が出たり、接種部位が腫れたり、しこりができたりすることがあります。これは、体の中でワクチン成分に対する反応が起こることによる症状で、通常は数日程度で治まります。長く続くなど、気になる症状がある場合は接種を受けた医療機関の医師に相談してください。
まれですが、重い症状(重いアレルギー症状、神経系の症状)※が起こることがあります。
因果関係があるかどうかわからないものや、接種後短期間で回復した症状をふくめて、HPVワクチン接種後に生じた症状として報告があったのは、接種者10,000人あたり、約3~9人です。
万が一、健康被害が生じた場合は、「予防接種健康被害救済制度」もしくは「医薬品副作用被害救済制度」の対象となります。
※厚生労働省「小学校6年~高校1年相当 女の子と保護者の方へ大切なお知らせ(詳細版)」より引用
産婦人科のほか、小児科、一般内科などの診療科でワクチン接種を受けられます。
また、医療機関によっては土日の接種も可能です。いつ、どこで接種できるかについては、お住まいの市区町村の予防接種担当課に問い合わせるほか、自治体からのお知らせ ![]() をご確認ください。
をご確認ください。
HPVワクチンの接種歴は、母子健康手帳や予防接種済証などで確認できます。
母子健康手帳を紛失された場合は、住民登録のある自治体で予防接種の記録を確認できる場合があります。
現在、HPVワクチンを公費で接種できるのは、「定期接種」および「キャッチアップ接種」の対象者のみです。
定期接種の対象者は、12歳~16歳となる日の属する年度の末日(3月31日)までの期間内で公費で接種することができます。
今年度、定期接種の対象年齢の最終年度に当たる方(16歳の方)とキャッチアップ接種の対象者(今年度で17歳~27歳の方)で2022年4月1日から2025年3月31日までにHPVワクチンを1回以上接種している方は、2026年3月31日まで残りの接種を公費で接種することが可能です。
※キャッチアップ接種は今年度(2025年3月31日)で終了となりますが、キャッチアップ接種期間中(2022年4月1日~2025年3月31日)に1回以上接種している方は、2026年3月31日まで公費で3回の接種を完了できるよう経過措置が設けられます。
定期接種制度に関しては各自治体にお問い合わせいただきますようお願いいたします。
参考:厚生労働省ホームページ ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~(Accessed Jan. 08, 2025)
詳しくはこちらをご覧ください。
HPVワクチン接種制度の期限について >
日本で公費(原則自己負担なし)の対象となるのは、小学校6年生~高校1年生相当の女の子です。
また、定期接種の機会を逃した方も、同じように公費でワクチンを接種することができる制度(キャッチアップ接種)もあります。
定期接種やキャッチアップ接種対象外の方は、自費で接種することが可能です。自費での接種を希望される場合は、お近くの医療機関でご相談ください。
HPVワクチン公費助成※の対象者
※原則自己負担なしで接種できます


2024年度に
小学校6年生~
高校1年生相当の女子※1
2008年4月2日~
2013年4月1日生まれ
※1 標準的な接種時期は中学校1年生



1997年4月2日~
2008年4月1日生まれ
かつ、過去にHPVワクチンの合計3回の接種を完了していない方

キャッチアップ接種は2025年3月31日まで
※厚生労働省『HPVワクチンのキャッチアップ接種に関するリーフレット』より作成
< お知らせ >
今年度16歳~27歳の方で、2022年4月1日~2025年3月31日の間に1回以上接種していれば、残りの接種を2026年3月31日まで公費で接種できます。
定期接種制度に関しては各自治体にお問い合わせいただきますようお願いいたします。
参考:厚生労働省ホームページ ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~(Accessed Jan. 08, 2025)
住民票のある市区町村(自治体)からのお知らせ
![]() をご確認ください。
をご確認ください。
過去に受けた接種回数や時期により、接種方法が異なる場合があります。
できるだけ母子健康手帳を確認・持参して、市区町村や医療機関に相談してください。
ワクチン接種は、原則住民票を登録している市区町村において行うこととなっていますが、住民票のない地域に一時的にお住まいの場合でも、お住まいの市区町村で接種できる場合があります。詳しくはお近くの自治体にお問い合わせください。
HPVワクチンは、その種類や接種時の年齢により、2回もしくは3回の接種が必要です。
接種スケジュール等、詳細は医師にお尋ねください。
まずは、接種を受けた医療機関の医師に相談しましょう。
HPVワクチンを接種した後に出てくる症状は人それぞれで、
原因や環境により異なりますので、ひとくくりに対処する方法を決めることはできません。
自分に合った対処方法を受けるためにも、まずは接種してくれた医師に相談するようにしましょう。
■ キャッチアップ接種
HPVワクチンのキャッチアップ接種とは、「HPVワクチン接種の機会を逃した方のための接種」です。
2025年3月31日までの期間限定で、平成9年度生まれ~平成19年度生まれ(誕生日が1997年4月2日~2008年4月1日)の女性の中で、HPVワクチンの定期接種の対象年齢(小学校6年から高校1年相当)の間に合計3回の接種を完了していない方を対象に公費(原則自己負担なし)で接種を受けられる制度です。
参考:厚生労働省公式ホームページ
HPVワクチンの接種制度について >
27歳から45歳でHPVワクチンを接種していない人は、医師と相談の上、接種を検討することが勧められています※。
詳しくはお近くの医療機関、専門医(婦人科・産婦人科・小児科など)にご相談ください。
※8歳以下のお子様さんは接種対象外です。
日本では46歳以上の方の接種は推奨しないとされています。
定期接種やキャッチアップ接種対象外の方は接種費用は自費になります。
参考:産婦人科診療ガイドライン―婦人科外来編2023
過去に、接種後に生じる可能性のある「多様な症状」等について、十分に情報提供できない状況にあったことから、積極的な勧奨(個別に接種のお知らせを送る取り組み)を一時的に差し控えるよう、厚生労働省が自治体へ通知を出していました。
令和3(2021)年11月の専門家の会議で、以下の条件を踏まえたうえで、積極的な勧奨を再開することが決まりました。
● 引き続きHPVワクチンの安全性の評価を行っていくこと
● 接種後に生じた症状の診療に係る協力医療機関の診療実態の継続的な把握や体制強化を行っていくこと
● 都道府県や地域の医療機関等の関係機関の連携を強化し地域の支援体制を充実させていくこと
● ワクチンについての情報提供を充実させていくこと
また、HPVワクチン接種の積極的な勧奨が行われなかった時期(平成25年から令和3年の間)に定期接種の対象であった方々の中には、ワクチン接種の機会を逃した女性がいます。このような方々に公平な接種機会を確保する観点から、あらためて接種の機会が設けられることになりました。
参考:厚生労働省ホームページ「HPVワクチンに関するQ&A」
■ 自治体からの案内
万が一、案内を失くしてしまっても自治体によってはHPVワクチン接種を受けることができる場合があります。
HPVワクチンの接種券や予診票を紛失された方は、住民登録のある自治体にお問い合わせください。
対象者には、住民登録のある自治体から下記のようなイメージの書類が届きます。封筒やはがきなど、通知の形は様々です。

子宮頸がん検診
■ 予約
性交渉の経験がない方は、HPVに感染して、子宮頸がんになる可能性はかなり低いといえます。そのため、必ずしも子宮頸がん検診を受ける必要はありません。
しかし、子宮頸がん以外にも、子宮や卵巣にかかわる病気もあるので、他の病気を発見するためにも婦人科検診は受けることが大切です。
産婦人科を標榜する病医院や、検診センター等で受けることができます。
産婦人科は妊娠や出産をきっかけにかかる科と思っている人も多いと思いますが、内科や外科と同じように、病気を予防したり治療するところでもあります。
詳しくはお住いの市区町村(自治体)のホームページや、がん検診のお知らせなどでご確認ください。
■ 検診当日
20歳以上の女性を対象に、市区町村(自治体)が子宮頸がん検診の無料クーポン券を配っていたり、費用を一部負担しています。
費用負担をする子宮頸がん検診の年齢と、費用負担額は市区町村によって異なります。
子宮頸がん検診の受診券が市区町村から届く場合と、ご自身で申し込む場合がありますので、詳しくはお住まいの市区町村のホームページや窓口からご確認ください。
検診では、実際に細胞を取って調べます。
やわらかいヘラやブラシなどで、子宮の入り口をそっとこする程度で、1~2分ほどで済む検査です。
子宮頸がん検診は、出血の量によっては正しい結果が得られないため、可能な限り生理期間を避けて受診することが望ましいです。生理5日目以降、出血が少なければ受診できる場合もありますので、検診当日に、スタッフの方に「生理中」であることをお伝えください。
■ 検診後
いいえ。子宮頸がん検診は定期的に受けることが大切です。
子宮頸がんはHPVに感染して数年~数十年経ってから発症するという特徴があります。
そのため、一度の検診で異常がなくても、定期的に受診することが大切です。
まずは精密検査を受けに行きましょう。
要精密検査・要確定精検だからといって、がんと決まったわけではありません。
検査の際、不安なことはどんなことでも、担当の医師に聞いてみてください。
ご相談先・ご家族との会話
HPVワクチンの接種に関しては、HPVワクチンを取り扱う婦人科・産婦人科・小児科・内科の医師にも相談をすると良いでしょう。
厚労省が設置する「感染症・予防接種相談窓口」(電話番号:0120-331-453)でも、HPVワクチンを含む予防接種や性感染症、その他感染症全般についての相談を受け付けています。子宮頸がん検診、子宮頸がんという病気について疑問や不安がある時は、病気の専門家である医師(婦人科・産婦人科医)に相談をすると良いでしょう。
ワクチン接種や子宮頸がん検診の公費助成に関する質問の場合は、お住まいの市区町村(自治体)にお問い合わせください。
※厚生労働省ホームページ「ヒトパピローマウイルス感染症」HPVワクチンに関する相談先一覧
監修 上田 豊 先生
大阪大学大学院 医学系研究科 産科学婦人科学・講師
1996年、大阪大学医学部卒業。2018年から大阪大学大学院医学系研究科産科学婦人科学・講師。婦人科がんの治療に携わりつつ、子宮頸がん予防の啓発に取り組む。日本産科婦人科学会:専門医・指導医、日本婦人科腫瘍学会:専門医・指導医、社会医学系専門医・指導医、日本疫学会:上級疫学専門家。
漫画で知る子宮頸がん
漫画で知る子宮頸がん
漫画で知る子宮頸がん
子宮頸がんについて
子宮頸がんについて
子宮頸がんについて
子宮頸がんの原因
子宮頸がんの原因
子宮頸がんの原因
子宮頸がんの症状
子宮頸がんの症状
子宮頸がんの症状
子宮頸がんの症状
子宮頸がんの治療
子宮頸がんの治療
子宮頸がんの治療
子宮頸がんの治療
HPVワクチン
HPVワクチン
HPVワクチン
HPVワクチン
HPVワクチン
HPVワクチンの接種制度
HPVワクチンの接種制度
HPVワクチンの接種制度
HPVワクチンの接種制度
子宮頸がん検診
子宮頸がん検診
子宮頸がん検診
子宮頸がん検診
子宮頸がん検診